Varicocele. Fisiopatologia
Nella genesi del varicocele, si riconoscono varie cause, in parte predisponenti, in parte scatenanti.
Nel 1918, Ivanissevich stabilì che all’evidenza clinica di dilatazioni venose multipli palpabili, o visibili, del funicolo spermatico doveva essere associata una incompetenza valvolare nella vena spermatica interna, responsabile del reflusso di sangue, causa determinante nella patogenesi del varicocele.
Nonostante il varicocele sia prevalentemente sinistro, è stato dimostrato che anche il testicolo controlaterale ne risenta negativamente, e ciò comporta una riduzione del grado d’infertilità.
Per cercare di standardizzare i pazienti, e le cause alla base del varicocele, in modo da poter orientare i trattamenti, nel tempo, sulla base del miglioramento delle conoscenze e sulla base dell’ingresso di varie modalità diagnostiche, sono state proposte varie classificazioni.
Classificazioni
Una prima classificazione, eminentemente clinica, suddivideva i varicoceli in subclinico (varicocele non visibile, né palpabile a riposo o durante la manovra di Valsalva, ma dimostrabile con indagini strumentali, come l’esame Doppler) e clinico: di grado 1°, palpabile solo se evocato con manovra di Valsalva; di grado 2°, palpabile a riposo, ma non visibile; di grado 3°, visibile e palpabile già a riposo.
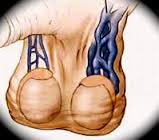
Varicocele
Il varicocele lo si riscontra nel 90% dei casi a sinistra, per un differente drenaggio venoso delle vene spermatiche destra e sinistra: la prima sfocia il più delle volte direttamente nella vena cava inferiore, la seconda nella vena renale sinistra, con una piccola, ma differente lunghezza del vaso venoso
A sinistra, il sangue venoso proveniente dal testicolo deve compiere un doppio giro di 90° prima di giungere nella vena cava inferiore, per via dello sbocco a “T” nella vena renale e nella vena cava. Inoltre, dato che la vena spermatica interna sinistra è più lunga della controlaterale, si era pensato che questo ulteriore elemento anatomico influisse sulla maggiore prevalenza del varicocele sinistro rispetto al controlaterale.
La vena renale sinistra può essere compressa tra l’arteria mesenterica superiore e l’aorta realizzando un aumento di pressione nel distretto venoso testicolare sinistro, noto come fenomeno di schiaccianoci [misurazione radiologica del gradiente pressorio tra la vena renale sinistra e la vena cava inferiore.]. Inoltre, è stata riscontrata l’assenza di valvole venose con maggiore evidenza a sinistra.
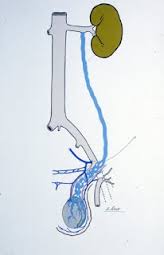
Vena spermatica interna
Sulla base della genesi del reflusso venoso, che è alla base dell’insorgenza del varicocele, Coolsaet, ha proposto di descrivere tre tipi di varicocele: tipo I (causato da alterazioni interne della vena spermatica interna, con o senza schiaccianoci prossimale associato), tipo II (varicocela causato da una compressione sulla vena iliaca comune sinistra), tipo III (causato dall’associazione dei due tipi).
Questa classificazione sottolinea il ruolo del reflusso reno-iliaco-spermatico, e quindi indirizza il paziente verso il trattamento in grado di risolvere tale problematica.
Meccanismi patogenetici
Riguardo alla disfunzione testicolare associata al varicocele, sono stati proposti vari meccanismi patogenetici: la temperatura interscrotale sembra essere il fattore determinante.
Nei pazienti affetti da varicocele occorre distinguere quelli con stop type e quelli con shunt type: solo quest’ultimi presenterebbero problemi di fertilità.
Secondo questa teoria, inizialmente le valvole competenti impediscono il reflusso venoso nel plesso pampiniforme, al di sopra del livello delle valvole comunicanti; successivamente le valvole diventano assenti o incompetenti, per cui il flusso di sangue retrogrado può raggiungere il livello delle vene comunicanti e andare verso le vene cremasteriche e deferenziali. Questo studio mostra che la dilatazione delle vene cremasterica e deferenziale può essere una conseguenza dello shunt venoso e non sempre è causata da reflusso distale. In accordo con questa teoria di Sigmund, solo nel varicocele shunt type può insorgere una condizione di subfertilità.
Nel varicocele stop-type il reflusso della vena testicolare rimane bloccato all’interno del plesso pampiniforme.
Shafik
Nel 1991 Shafik, partendo da importanti elementi fisio-anatomici sul meccanismo di controllo del ritorno venoso testicolare, identifica tre stadi venosi del varicocele: l’ipertensione venosa è responsabile del cambiamento morfologico delle vene funicolari testicolari.
In un primo stadio lo spessore della parete venosa aumenta, ma non c’è dilatazione. Non c’è stasi perché l’ipertrofia compensatoria della tunica media costituisce un meccanismo di pompa venosa (stadio compensato) – un ulteriore incremento della pressione venosa determina uno sfiancamento della media e conseguentemente una stasi venosa, ma non ancora varicosità (varicocele nascosto). Secondo l’autore questo stadio è molto importante, perché un varicocele subclinico può essere accompagnato da una congestione testicolare e un’alterazione della spermatogenesi – Persistendo l’ipertensione venosa, la parete venosa viene frammentata e ialinizzata e questo stadio corrisponde macroscopicamente allo sviluppo delle varicosità (varicocele manifesto).
Secondo questa teoria, anche lo sviluppo delle varicosità potrebbe essere articolato in tre fasi:
- Nella prima fase, le vene cremasteriche si dilatano per prime, perché, essendo situate esternamente alle rigide strutture muscolo-fasciali ed essendo povere di tonaca muscolare e di strutture valvolari, risentono fortemente degli effetti dell’ipertensione venosa attraverso le vene comunicanti tra il plesso cremasterico e quello pampiniforme (stadio primo o della varicosità cremasterica).
- Quando il plesso cremasterico raggiunge la massima dilatazione, il plesso pampiniforme comincia a dilatarsi (stadio secondo o della varicosità vasale).
- Il plesso deferenziale si dilata per ultimo, perché è situato nel compartimento deferenziale del funicolo spermatico, dove solo un’ipertensione venosa molto alta può consentire lo sviluppo di varicosità (stadio terzo o della varicosità vasale).
Pur essendo solo speculazioni teoriche, tutte queste hanno rappresentato il tentativo per fornire una spiegazione fisiopatologica di un processo che richiede un certo periodo di tempo per manifestarsi e che necessita di un trattamento non medico per tentare di risolverlo.
Secondo altri, la causa del varicocele potrebbe risiedere in un difetto intrinseco della parete della vena spermatica, accentuato o meno dall’aumento del diametro dovuto al reflusso venoso in questo vaso.
Conclusione
In conclusione, sembra che più fattori agiscano indipendentemente, o combinati variamente tra loro, tutti convergenti nel determinare il reflusso retrogrado di sangue venoso, all’interno della vena spermatica interna.