Continua da HCC: epatocarcinoma, aggiornamento n.2
I criteri di Milano sono alla base dei trapianti di fegato e garantiscono la migliore percentuale di sopravvivenza, con maggiore periodo libero da malattia e un minore rischio di recidive. Questi criteri di dicono che trattamenti adiuvanti debbono essere messi in campo se la permanenza in lista supera i 6 mesi.
Con l’invecchiamento della popolazione e con il modificarsi degli stili di vita, la selezione dei criteri si amplia. Up to seven è la novità; la somma delle dimensioni o del numero di noduli di HCC arriva a 7.
Oltre a questo criterio, si tende a valutare il paziente anche sulla base della risposta biologica ai trattamenti: se risponde bene alla CEAT, allora si potrebbe soprassedere sulla sua necessità di trapianto e magari fare passare avanti un paziente che ha risposto male alle terapie loco-regionali (biologia negativa): criterio di urgenza o di accelerazione in lista.
Continua a leggere
Segue da Aggiornamenti in campo epatologico: HCC.
Il nodulo di diametro inferiore ad 1 cm può andare tranquillamente ad osservazione nella sorveglianza regolare (eccezione è il nodulo vicino ad 1 vaso, dove si potrebbe verificare l’invasione vascolare o il nodulo nuovo, che compare in un paziente che ha avuto un HCC). La RM è preferibile per controllare le piccole lesioni, tranne quelle che sono passibili di trattamento. La TC dovrebbe essere orientata verso le lesioni più grosse e/o con possibile invasione extra-vascolare. La biopsia dovrebbe essere dedicata a quelle lesioni non benigne, che non hanno avuto una adeguata caratterizzazione alla TC/RM.
Occorre ricordare di avere 1 cm di parenchima epatico di sicurezza; non andrebbe effettuata in lesioni sub-capsulari. Di fronte ad un esito negativo, si dovrebbe ripetere la agobiopsia, rivedendo la sede e il percorso della precedente.
Nuova proposta terapeutica
La BSLC ci ha dato un’unica possibilità per ogni quadro clinico di riferimento; noi proponiamo più proposte terapeutiche per ogni singolo stadio: siamo più aperti alla flessibilità. Siamo aperti alla associabilità di Ceat e RF: quindi apriamo alle terapie combinate.
Continua a leggere
L’HCC, epatocarcinoma, è in costante aumento d’incidenza, nonostante tutte le malattie facciano segnare un segno inverso: di decremento d’incidenza; l’EASL segnala che in Europa, l’Italia è tra i paesi con la maggiore presenza di HCC.
Mentre gli HCC che si sviluppano su HBV risultano essere compensati, il trattamento medico nei pazienti HCV migliora il quadro clinico, ma non incide sull’ipertensione portale e sull’HCC: si assiste ad un aumento di HCC legati all’alcool, al cibo, ai pesticidi; questi ultimi presenti anche nel tabacco; s’inizia a parlare di una malattia sempre più ambientale. La dieta mediterranea sembra svolgere un’azione protettiva sul fegato, quindi spiega la minore incidenza di tale neoplasia nel sud d’Italia (esclusa la Campania).
Gli HCC non virali cresceranno nei prossimi anni, mentre scenderanno quelli legati ai virus – avremo sempre più anziani con HCC, con minore possibilità di andare al trapianto, a meno che non si amplino i criteri – si trovano sempre più noduli piccoli e in stadio precoce, ma in pazienti con maggiori comorbilità – la percentuale di sopravvivenza continua a non essere elevata – con questo trend, l’HCC potrebbe diventare una complicazione della cirrosi, alla stregua dell’ipertensione portale, che però presenta sintomi meno aggredibili – l’alfa-fetoproteina continua ad essere di poco aiuto – se lo screening passa da 6 a 3 mesi aumenta il rischio di trovare lesioni piccole, difficilmente classificabili; aumenterebbe l’ansia del paziente e la rincorsa ad altri esami per avere una diagnosi.
Continua a leggere
Clinico
Nonostante il passare degli anni, il dilemma terapeutico dell’efficacia del trattamento del varicocele rimane insoluto. Sebbene ci siano numerosi articoli sui vantaggi ottenuti, in termini di guarigione clinica, di miglioramento dei parametri del liquido seminale e sul numero di gravidanze ottenute, solo uno studio prospettico, randomizzato e controllato potrebbe mettere la parola fine a tale dilemma.
Sicuramente c’è una convergenza quasi unanime che il trattamento è una parte importante nella risoluzione dei problemi dell’infertilità di coppia, da causa maschile; la terapia medica può costituire una valido supporto, sia prima del trattamento, per verificare l’ampiezza del possibile miglioramento, sia dopo, quando il miglioramento può essere inizialmente inficiato dai postumi di un intervento.
Continua a leggere
Terapia laparoscopica
Nata con l’intento di offrire una soluzione chirurgica meno invasiva e meno traumatica, per favorire una più celere guarigione della ferita chirurgica e una ripresa funzionale, ripropone le tecniche di Ivanisevich e di Palomo, senza il taglio chirurgico, ma con tre fori di accesso:
- uno in sede ombelicale per inserire l’ottica
- due a livello pubico, per poter operare a livello del funicolo spermatico nei pressi dell’anello inguinale interno.
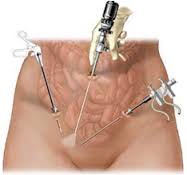
Tecnica laparoscopica
Eventuali controindicazioni all’effettuazione di questa soluzione terapeutica sono la presenza di pregressi interventi addominale, dove è presumibile l’esistenza di cicatrici e aderenze, che possono ostacolare la progressione del gas e la preparazione di un adeguato campo di visione. Altra controindicazione è rappresentata dai pazienti obesi e in presenza di insufficienza respiratoria.
Continua a leggere
Legatura soprainguinale
E’ la tecnica di Palomo, con una legatura della vena spermatica interna a livello della sua confluenza nella vena renale, comprendendo anche l’arteria spermatica. In questo modo si tenta di prevenire l’insorgenza di recidive.
Procedura
Incisione del piano cutaneo a livello para-rettale sinistra, 2 cm sotto la linea bis-iliaca – prevede l’incisione della fascia del muscolo obliquo esterno e la divaricazione delle sue fibre, poi di quelle del muscolo obliquo interno e del trasverso – si riconosce il muscolo psoas, che è la porzione laterale del campo operatorio; medialmente c’è il fascio vascolare spermatico – identificazione e preservazione dell’arteria spermatica, identificazione e legatura vena spermatica, ricerca di eventuali collaterali – emostasi e sintesi dei piami muscolari e cutanei.
Continua a leggere
Accesso transbrachiale
Sembra particolarmente indicato per curare il varicocele bilaterale con un unico accesso, o per una inclinazione cranio-caudale della vena spermatica interna, di difficile accesso con l’approccio femorale. Grazie alla progressione cranio-caudale del filo guida e del catetere angiografico presenta il percorso più rettilineo, in grado di esercitare la massima spinta; ciò può risultare particolarmente utile nel varicocele pediatrico, dove lo spasmo per cateterismo femorale è la regola. Inoltre, ha le caratteristiche dell’ambulatorietà dell’intervento e la massima accettabilità da parte del paziente.
Continua a leggere
Per trattamento percutaneo s’intende l’occlusione della vena spermatica interna, partendo da un accesso vascolare non chirurgico; attraverso manovre di cateterismo e visione radioscopica delle strutture anatomiche, durante l’iniezione di mezzo di contrasto, è possibile identificare il circolo patologico e chiuderlo tramite agenti embolizzanti
Questa opzione terapeutica si è imposta gradatamente; da un primitivo utilizzo della sola flebografia, per fornire spiegazioni della persistenza di un reflusso, dopo intervento chirurgico, si è passati alla contemporanea introduzione di agenti embolizzanti durante la fase diagnostica, configurandolo come un intervento alternativa alla chirurgia. L’assenza di un’anestesia generale, la non necessità di ricorrere ad un ricovero ospedaliero, la selettività di azione, oltre alla dimostrazione della complessità anatomica delle vene che sostengono un varicocele, e la non presenza dei fastidiosi effetti collaterali di un intervento chirurgico, come l’idrocele, ne hanno aumentato il ruolo e lo spazio di azione.
Agenti embolizzanti
Oggi, come agenti embolizzanti, si preferisce impiegare una schiuma di sodiotetradecilsolfato [embolizzante liquido che, unito ad alcuni cc di aria e miscelato con vigore tramite due siringhe confluenti, può garantire una omogenea distribuzione lungo le pareti del vaso venoso], piuttosto che l’alcool [agente embolizzante liquido, molto attivo sulle pareti venose, ma estremamente doloroso], o le spirali [embolizzante meccanico che garantisce la chiusura del vaso sulla base della conformazione spiraliforme che assume, una volta rilasciato dal catetere; il calibro del vaso che varia in funzione del respiro e della situazione che il paziente sta vivendo, oltre ad un non corretto sovradimensionamento del calibro, possono creare i presupposti per una loro migrazione].
Tecnica
La tecnica prevede un accesso percutaneo [in anestesia locale – quello più comune è il femorale, che necessita di cateteri angiografici con conformazione cobra; meno utilizzati sono quello brachiale e giugulare, che necessitano di cateteri multipurpose – l’impiego di un introduttore valvolato, sebbene facoltativo, è consigliabile, per avere sempre una vena di servizio, da cui poter iniettare dei farmaci, evitando due punture al paziente], la navigazione verso la vena renale [l’impiego della guida idrofilica, su cui fare scorrere il catetere angiografico si è rivelata una ottima scelta tecnica, per la maggiore scorrevolezza del complesso – la visione radioscopica diretta consente di evitare errori di direzione – nella progressione caudo-craniale dell’accesso femorale, estremamente utile quando la vena renale è diretta verso l’alto, la guida viene fatta scorrere filo all’ilo renale; la punta del catetere cobra, una volta ritirata lentamente il filo guida, si troverà a contatto con la confluenza della vena spermatica interna o con la parete inferiore della vena renale sinistra – nella navigazione cranio-caudale, garantita dagli altri due accessi venosi, ideale per un decorso orizzontale e caudale della vena renale, l’ingresso del filo guida nella vena verrà agevolato da una profonda inspirazione], la flebografia diagnostica [l’iniezione di mezzo di contrasto, effettuata con la punta del catetere quasi nell’ilo renale, durante l’esecuzione di una manovra di Valsalva, ha lo scopo di evidenziare l’anatomia della vena, l’inclinazione del decorso della vena renale, l’esistenza di un reflusso nella vena spermatica interna e, quindi, dove questa confluisce nella vena renale – oltre al fisiologico decorso tra l’aorta e l’arteria mesenterica superiore, alcune anomalie della vena renale sono state chiamate in causa per tentare di fornire una spiegazione alla genesi del varicocele; il tipo pre-aortico rappresenta l’80-90% delle condizioni, quello totalmente retro-aortico rappresenta il 3-4%, mentre quello circum-aortico rappresenta il rimanente 6-10% dei pazienti. Queste condizioni potrebbero generare un regime ipertensivo, che favorirebbe il reflusso venoso all’interno della vena spermatica interna ], il cateterismo selettivo [sono l’insieme di manovre con cui si cerca di fare progredire prima il filo guida all’interno della vena spermatica, per costituire il supporto su cui fare scorrere il catetere diagnostico], la dimostrazione dell’anatomia venosa per la scelta del punto più idoneo dove iniettare il farmaco sclerosante, la terapia [sclerotizzazione, se solo iniezione di un farmaco; oggi sodiotetradecilsolfato al 3%, miscelato ad aria (2cc di farmaco con 5 cc di aria), ciascuna in una siringa, miscelate tra loro tramite un rubinetto, in grado di aderire meglio alle pareti della vena spermatica interna, in modo da determinare una irritazione chimica, a cui seguirà, nell’arco di 15 giorni, un processo infiammatorio, riparativo, che porterà alla cicatrizzazione del vaso.
Non ha il rischio di mobilizzazione della spirale. L’iniezione di farmaco dovrebbe iniziare all’interno del canale inguinale interno, per continuare lungo tutto il tragitto della vena, parallelamente alla lenta retrazione del catetere angiografico, fino a circa 2-3 cm dalla confluenza della vena spermatica in renale. Per prevenire il passaggio del farmaco all’interno del sacco spermatico viene posizionata una pressa esterna, oppure si fa ritirare verso l’alto il sacco scrotale, in modo da clampare la vena ed evitare una fastidiosa flebite a tale livello – embolizzazione, se solo rilascio di una spirale o altro agente meccanico in grado di occludere il vaso venoso. Questa tecnica prevede la scelta del presidio sulla base del diametro della vena, con una maggiorazione del 10-20%, in modo da farla aderire alle pareti. L’enorme variabilità di dilatazione di tale vaso (per cui il calibro reale difficilmente è quello misurato), con migrazione della spirale, i costi elevati, ne hanno gradatamente consigliato l’abbandono – scleroembolizzazione è l’unione delle due opzioni terapeutiche].
Post-intervento
Dopo l’intervento, il paziente osserverà un periodo di riposo assoluto, per tre giorni, e una fase di riposo relativo, con astensione dagli sforzi fisici almeno per 15 giorni, per evitare la riapertura della vena sclerotizzata.
A distanza di due-tre mesi dall’intervento, seguirà la valutazione dei risultati ottenuti, con un nuova visita specialistica [oltre all’accertamento della scomparsa dei sintomi, si verificherà la scomparsa delle ectasie venose e la consistenza del funicolo spermatico], con un eco-color-Doppler [si cercherà la scomparsa del reflusso venoso, sempre durante l’esecuzione della manovra di Valsalva, anche se l’esame è in grado di evidenziare la presenza di una riduzione del calibro delle vene, la presenza di trombosi all’interno e la reazione infiammatoria peri-venosa]. A distanza di sei mesi dall’intervento, l’analisi del liquido seminale confermerà, o meno, la variazione dei parametri quali-quantitativi.
Nel tempo, numerose sono state le telefonate di ragazzi con precedenti problemi ad avere figli, che ci davano la bella notizia di essere riusciti a mettere in cinta la propria moglie o la compagna, a distanza di 3-6 mesi dall’intervento radiologico.
Il Dottor Agresti e Pieri sono a vostra disposizione per una visita o un consulto. Potete chiamarci liberamente usando i contatti in fondo al sito o dalla pagina contatti.
Continua a leggere
